Le infezioni del cavo orale rientrano tra i motivi di consulto odontoiatrico più frequenti. Per questa ragione, il professionista deve saperle riconoscere rapidamente e guidare il paziente verso un percorso terapeutico efficace. Dalla semplice gengivite alle lesioni virali, ogni quadro clinico parte da un insieme di fattori, come l’igiene insufficiente, le abitudini scorrette, le patologie sistemiche, e può evolvere velocemente se trascurato. Ma quali sono le manifestazioni più diffuse? E quali criteri diagnostici e soluzioni pratiche possono essere capaci di restituire salute e comfort al paziente?
Desideri scoprire di più su questo tema? Abbonati alla nostra rivista digitale! CLICCA QUI
Le infezioni orali più comuni
Le condizioni infettive più comuni comprendono gengivite, malattia parodontale, perimplantite, candidosi e lesioni erpetiche. Anche se queste patologie presentano caratteristiche cliniche differenti, traggono origine da un equilibrio batterico alterato e da difese immunitarie non ottimali.
Vale la pena concentrarsi fin da subito sulla perimplantite, infiammazione che colpisce i tessuti intorno agli impianti dentali: cause e rimedi della perimplantite interessano chiunque abbia sostituito elementi naturali con impianti, perché la prognosi dipende dalla capacità di intercettare precocemente tasche peri-implantari, mobilità e perdita di osso.
Un processo diagnostico accurato per le infezioni orali comuni si fonda su anamnesi dettagliata, esame clinico sistematico e indagini complementari, come le radiografie.
Gengivite e malattia parodontale
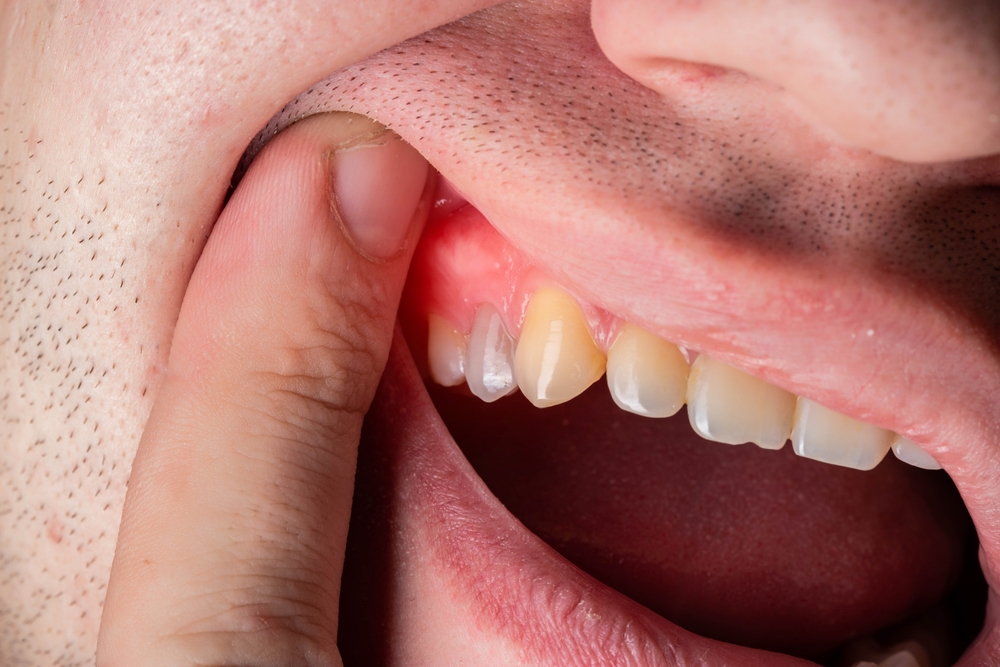
La gengivite si manifesta con arrossamento, sanguinamento allo spazzolamento e lieve edema. La causa principale risiede nell’accumulo di placca che, mineralizzandosi, genera tartaro. Quest’ultimo offre rifugio a microrganismi che irritano la mucosa e, nel tempo, favoriscono la progressione verso la malattia parodontale.
La patologia in questione coinvolge il legamento e l’osso alveolare, determinando tasche profonde e, nei casi più gravi, mobilità del dente. Il metodo per contenere la distruzione dei tessuti di sostegno è costituito da interventi mirati di igiene professionale e correzione di eventuali protesi non adeguate.
Perimplantite: cause e rimedi
La perimplantite è un insieme di invasione batterica e reazione infiammatoria sproporzionata che colpisce osso e mucosa peri-implantare. Il quadro clinico insorge spesso quando l’igiene domiciliare fatica a raggiungere spazi attorno all’impianto o quando il carico occlusale risulta eccessivo. Tra i fattori che predispongono ci sono fumo, diabete non controllato e superficie implantare contaminata.
Per la gestione terapeutica, si può fare riferimento alla detossificazione meccanica e chimica, con la rimozione del biofilm, al controllo dei fattori sistemici (al paziente viene illustrata l’importanza di sospendere il fumo e di monitorare la glicemia) e alla chirurgia correttiva.
Inoltre, è utile un mantenimento periodico, con controlli trimestrali per ridurre in modo significativo le recidive. La comunicazione chiara e le istruzioni personalizzate rappresentano la base di un percorso capace di preservare nel tempo gli impianti.
Carie dentale e candidosi orale
La carie dentale nasce dall’interazione di batteri cariogeni, dieta ricca di zuccheri e fattori salivari. La fase iniziale, spesso asintomatica, si limita allo smalto; mancando un intervento, la demineralizzazione raggiunge dentina e polpa, provocando dolore acuto, sensibilità termica e, in alcuni casi, ascessi.
I criteri diagnostici prevedono esame visivo e radiografia intraorale. Il trattamento si articola in interventi diretti con compositi o, in certi casi, in terapia endodontica seguita da ricostruzione coronale.
L’infezione da Candida albicans si osserva soprattutto in soggetti immunodepressi, in portatori di protesi e in pazienti sottoposti a terapie antibiotiche prolungate. La forma più comune si riconosce per placche bianche che lasciano aree eritematose. La diagnosi avviene con tampone e coltura. Il trattamento mette insieme igienizzazione della protesi, correzione di fattori che possono predisporre all’infezione e somministrazione di antimicotici.
Herpes labiale e lesioni virali
L’herpes labiale provoca vescicole dolorose su labbro e mucosa adiacente, spesso precedute da formicolio locale. Dopo l’infezione primaria, il virus rimane latente e si riattiva in presenza di stress, esposizione solare o febbre. La diagnosi è prettamente clinica e la gestione prevede antivirali e misure di protezione labiale con filtri UV per prevenire recidive.
Desideri scoprire di più su questo tema? Abbonati alla nostra rivista digitale! CLICCA QUI